August 20, 2007 - Miika Sallinen
Uusi tutkimus otsoni- ja steroidi-injektioista iskiastyyppisten selkäkipujen hoidossa
Otsoni-injektioita on käytetty erityyppisten selkäkipujen hoidossa jo ainakin 1960-luvulla (Pribluda 1963). Hoitomuoto kuitenkin unohtui vuosikymmeniksi, mutta 1990-luvulla varsinkin Italiassa alkoi uusi tutkimus, joka sittemmin on levinnyt jo moniin muihin maihin. Julkaistuja tutkimuksia on ilmestynyt jo useita kymmeniä, joskin varteenotettavia satunnaiskontrolloituja tutkimuksia on toistaiseksi vain vähän, ja niistäkin ainoastaan yksi (Bonetti ym. 2005) on julkaistu tunnetussa englanninkielisessä tiedejulkaisussa, joka on indeksoitu tärkeimpiin tietokantoihin.
Tämä tilanne parani taas hieman, kun maaliskuun Radiology-lehdessä oli uusi italialaistutkimus (Gallucci ym. 2007) iskiastyyppisistä selkäkivuista. Tavallisesti iskiasta hoidetaan eriasteisilla leikkausoperaatioilla, joiden tekniikat ovat kehittyneet huimasti viime vuosikymmeninä. Siitä huolimatta leikkaus on yksinkertaisimmillaankin varsin invasiivinen hoitokeino, ja onnistumisprosentti vaihtelee 80–85 % välillä. Epäonnistunut leikkaus aiheuttaa selkäongelmia 10–40 % potilaista. Sen vuoksi onkin kehitetty vähemmän invasiivisia menetelmiä, joista lupaavimmiksi ovat osoittautuneet steroidi- ja otsoni-injektiot. Uudessa tutkimuksessa verrattiinkin pelkkien steroidi-injektioiden vaikutusta otsoni-injektioiden ja steroidi-injektioiden yhteisvaikutukseen.
Tutkimuksessa oli mukana 159 aikuispotilasta, joilla oli tietokonetomografia tai magneettikuvauksin todettu lantiorangan välilevytyrä ja säteilevää kipua. Kipua oli esiintynyt vähintään kahdeksan viikkoa (keskimäärin 15) ja sitä oli yritetty hoitaa perinteisin menetelmin (fysioterapialla ja/tai ei-steroidisia tulehduskipulääkkeillä ja/tai lihaksensisäisillä steroidi-injektioilla) 2-4 viikon ajan ilman riittäviä tuloksia. Potilaat jaettiin kahteen ryhmään. A-ryhmän potilaita hoidettiin injektoimalla 2 ml triamsiolone asetonidea intraforaminaalisesti ja intradiskaalisesti ja 1 ml epiduraalitilaan sekä 1 ml välilevyn sisään. Lisäksi noin 2 ml robivakaiinia injektoitiin epiduraalitilaan ja 1 ml välilevyn sisään. B- ryhmän potilaat saivat samat injektiot, mutta niiden lisäksi 5-7 ml happi-otsoniseosta (28 mg/l) intraforaminaalisesti ja sama määrä välilevyn sisään. Hoidetut potilaat eivät tienneet, mitä injektioita he olivat saaneet. Kaikki injektiot suoritettiin tietokonetomografiakuvausten avulla, joilla voitiin reaaliajassa seurata neulan etenemistä ja varmistaa että lääkeaineet levisivät oikealla tavalla oikeaan paikkaan. Itse injektioiden suorittaminen kesti yhteensä noin puoli tuntia, jonka jälkeen potilaat lepäsivät vielä makuuasennossa kahden tunnin ajan. Sen jälkeenkin potilaita neuvottiin lepäämään neljän päivän ajan ja asteittain aloittamaan normaali liikkuminen.
Potilaiden tilaa seurattiin puolen vuoden ajan, jotta voitiin verrata hoitomuotojen keskinäistä paremmuutta. Potilaat täyttivät Oswestryn kyselytestin 2 viikon, 3 kuukauden ja 6 kuukauden kuluttua hoidosta. Kyselyn suorittaneet lääkärit eivät tienneet, mitä hoitoa kukin potilas oli saanut. Hoitoa luonnehdittiin onnistuneeksi, jos Oswestryn kyvyttömyysindeksi oli alle 20 %. Mikäli tämä arvo ylittyi, hoito oli riittämätön ja se määriteltiin epäonnistuneeksi. Lisäksi neurologit analysoivat jokaisen potilaan ja ylimääräisissä puhelinkonsultaatioissa pyrittiin vielä selvittämään kaikki mahdolliset komplikaatiot.
Kahden viikon kuluttua pelkkiä steroidi-injektioita saaneilla A-ryhmän potilailla hoito oli menestyksellinen 90 %:lla potilaista, ja otsoni- ja steroidi-injektioita saaneilla B-ryhmän potilailla 88 %:lla potilaista. Kuitenkin A-ryhmässä hoitovaikutus alkoi laskea selvästi nopeammin, ja kolmen kuukauden kuluttua enää 67 %:lla tulos oli onnistunut, kun B-ryhmässä vielä 78 %:lla. Puolen vuoden kuluttua ero oli yhä kasvanut ja A-ryhmässä onnistunut tulos oli 47 %:lla, kun B-ryhmässä yhä 74 %:lla. Tässä vaiheessa ero ryhmien välillä oli jo tilastollisesti merkittävä (P < 0,001), mikä antaa ymmärtää, että otsoni-injektioilla saadaan tehostettua steroidien hoitovaikutusta ja pysyvämpiä tuloksia. Tulokset on esitetty tarkemmin kaaviossa 1.
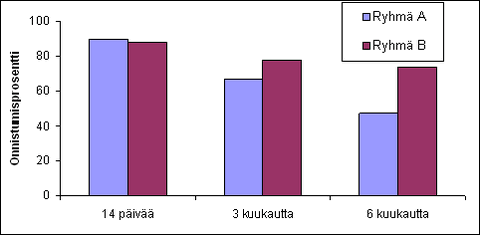 1. Potilasryhmien onnistumisprosentit 2 viikon sekä 3 ja 6 kuukauden kuluttua hoidoista.
1. Potilasryhmien onnistumisprosentit 2 viikon sekä 3 ja 6 kuukauden kuluttua hoidoista.
Andreula ym. (2003) havaitsivat, että otsoni- ja steroidi-injektiot olivat yhdessä parempia kuin otsoni-injektiot pelkästään. Tämä jätti arvailujen varaan sen, mikä osa otsoni-injektioiden tuloksista oli plasebovaikutusta, ja olisiko hyvät tulokset suurelta osin steroidi-injektioiden aikaansaamia. Nyt tämä tutkimus antoi kuitenkin selvästi ymmärtää, että juuri otsoni tehostaa paranemista selvästi pelkkiin steroidi-injektioihin verrattuna. Tutkijat huomauttavat, että lyhyellä aikavälillä erot eivät ole selviä, koska puudutusaineiden ja steroidien vaikutukset ovat lyhytaikaisia, mutta otsoni-injektiot antavat pitkäaikaisen vaikutuksen. Tämän vuoksi otsoni-injektiot näyttävätkin olevan pelkkiä steroidi-injektioita tehokkaampi hoitomuoto.
Hoitomuoto on vain minimaalisesti invasiivinen, eikä se vaadi kalliita laitteita. Potilas ei tarvitse pitkäaikaista sairaalahoitoa, vaan voi käydä hoidossa kotoaan käsin. Tässäkään tutkimuksessa ei havaittu mitään komplikaatioita, mikä edelleen antaa ymmärtää, että hoitomuoto on myös hyvin turvallinen. Satunnaiset onnettomuudet ovat johtuneet vääränlaisista tekniikoista ja huolimattomuudesta – eivät itse otsonista. Hiljattain italialainen neurokirurgi Marco Leonardi (2007) kirjoitti, että heidän useassa keskuksessa tapahtuva seurantatutkimus kattaa jo 12000 potilasta, eikä yhdelläkään ole havaittu mitään komplikaatioita.
Useimmissa tutkimuksissa injektiot on annettu joko tietokonetomografia- tai fluoroskopiakuvausten avulla. Tällaisia kuvauslaitteita ei ole Suomessa edes kaikissa keskussairaaloissa, vaan hoitomuotoa voidaan teoriassa antaa ainoastaan yliopistosairaaloissa tai hyvin varustetuilla yksityisklinikoilla. Valitettavasti Suomessa ei kuitenkaan ole neurokirurgeja, jotka tätä hoitomuotoa antaisivat. Siksi ainoaksi vaihtoehdoksi jäävät epäsuorat menetelmät, joissa otsonia injektoidaan nikamien viereen lihaksiin ja/tai annetaan systeemisenä otsoniterapiana suonensisäisesti. Tällaiset hoidot eivät vaadi kuvauslaitteita, mutta vastaavasti toimivat hitaammin, ja potilas joutuu käymään hoidoissa useampia kertoja ennen kuin tulos on riittävä. Olisikin toivottavaa, että koko ajan lisääntyvä tutkimusmateriaali herättäisi myös suomalaisten neurokirurgien kiinnostuksen, ja tämä hoitomuoto pääsisi useampien ihmisten ulottuville.
Viitteet
Andreula, Cosma F.; Luigi Simonetti; Fabio de Santis; Raffaele Agati; Renata Ricci & Marco Leonardi, Minimally Invasive Oxygen-Ozone Therapy for Lumbar Disk Herniation. American Journal of Neuroradiology 24: 996-1000, 2003. Abstract, full text PDF
Bonetti, Matteo; Alessandro Fontana; Biagio Cotticelli; Giorgia Dalla Volta; Massimiliano Guindani & Marco Leonardi, Intraforaminal O2-O3 versus Periradicular Steroidal Infiltrations in Lower Back Pain: Randomized Controlled Study. American Journal of Neuroradiology 26: 996-1000, 2005. Abstract, Full text PDF
Gallucci, Massimo; Nicola Limbucci; Luigi Zugaro; Antonio Barile; Emmanoul Stavroulis; Alessandro Ricci; Renato Galzio & Carlo Masciocchi, Sciatica: Treatment with Intradiscal and Intraforaminal Injections of Steroid and Oxygen-Ozone versus Steroid Only. Radiology 242(3): 907-913, 2007. Abstract
Leonardi, Marco, Re: Gazzeri R, Galarza M, Neroni M, et al. Fulminating septicemia secondary to oxygen-ozone therapy for lumbar disc herniation: case report. Spine 2007;32:E121-3. Spine 32(14): 2036-2037 2007.
Pribluda, Samuel, Tratamiento de las lumbociaticas y otros sindromes similares con el ozono subcutaneo. Semana Medica 123(26): 1026-1028, 1963. PubMed







