September 19, 2007 - Miika Sallinen
Antibioottien diadynamoforeesin ja otsonoidun fysiologisen suolaliuoksen yhdistelmähoito lasten synnynnäisen vesimunuaisen hoidossa
Vesimunuainen eli hydronefroosi on virtsankulun estymisestä aiheutunut munuaisaltaan ja munuaispikarien laajentuma. Siihen liittyy usein munuaiskudoksen tuhoutuminen, ja synnynnäinen vesimunuainen on eräs tärkeimpiä syitä munuaisleikkauksiin ja jopa munuaisen poistoon. Lasten synnynnäistä vesimunuaista on perinteisesti hoidettu erilaisin kirurgisin operaatioin. Tyypillisin on ns. Anderson-Hynesin operaatio, jossa vaurioitunut kudos poistetaan ja tehdään yhdyskäytävä munuaisaltaasta virtsanjohtimeen. Vaikka leikkaushoidot ovat kehittyneet huimasti, niissä on yhä selvästi parantamisen varaa. Hoitoennuste ei liity pelkästään kirurgisten operaatioiden onnistumiseen, vaan munuaisen heikko lähtötilanne ja tulehdukset munuaissolukossa ja virtsateissä heikentävät hoitoennustetta.
Lapsilla tyypillisimpiä vesimunuaisen aiheuttajia ovat synnynnäiset epämuodostumat virtsanjohtimissa, jotka synnyttävät tukoksia ja sen myötä virtsanseisauksia ja infektioita. Niistä on usein seurauksena pyelonefriitti eli munuaisaltaan ja munuaisen tulehdus. Siinä esiintyy tavallisesti suuria määriä eri taudinaiheuttajia, jotka ovat tavallisesti hyvin vastustuskykyisiä perinteisille hoidoille. Pitkäaikainen sekundaarinen pyelonefriitti johtaa nefroskleroosin (munuaiskovettuma) kehittymiseen johtaen edelleen munuaisten arpeutumiseen ja vajaatoimintaan. Myös verenkierto vaurioituneissa munuaisissa häiriintyy, joka taas estää sopivien antibakteerillisten lääkkeiden pääsyä hoidettavalle alueelle, ja siten heikentäen pyelonefriitin hoidon tehoa.
Näiden ongelmien vuoksi ukrainalaisista ja yhdysvaltalaisista tutkijoista koostuva tutkimusryhmä (Yousef ym. 2007) päätti tehdä kattavan tutkimuksen testatakseen uutta menetelmää vesimunuaisen ja sen aiheuttaman pyelonefriitin hoitoon. Yksi tärkeimmistä hoidon onnistumiseen johtavista tekijöistä on riittävä antibioottien konsentraatio munuaisissa ja virtsateissä. Vaikka munuaisen mikroverenkierto olisikin heikentynyt, antibiootteja voidaan johtaa tulehtuneelle alueelle niin sanotun kudoksensisäisen diadynamoforeesin avulla. Diadynamoforeesi on menetelmä, joka kiihdyttää kudoksen aineenvaihduntaa vaihtelevan sähkövirran avulla, ja mahdollistaa lääkeaineiden ja vitamiinien paremman pääsyn kudokseen. Ulkoiset elektrodit asennetaan sopiviin paikkoihin, ja ne kytketään Tonus-laitteseen. Sähköllä stimuloidun aineenvaihdunnan aikana annostellaan infuusiona käytetyt lääkeaineet. Menetelmää on kehitetty varsinkin Venäjällä, mutta lännessä se on harvinaisempi.
Toinen tärkeä paranemiseen johtava tekijä on virtsan puhdistuminen. Tutkijat olivat tietoisia otsonin erittäin tehokkaista antiseptisistä vaikutuksista. Vaikka mitään sellaisia tutkimuksia ei ollut, joissa otsonoidulla liuoksella olisi puhdistettu lasten virtsateitä, tutkijat päättivät kuitenkin itse kokeilla sellaista. Niinpä he yhdistivät diadynamoforeesin avulla tehostetun antibioottiterapian otsoniterapiaan, jossa otsonoidulla fysiologisella suolaliuoksella desinfioidaan infektoituneita virtsateitä.
Koska kyseessä oli täysin uudet menetelmät, kliinistä tutkimusta edelsivät kattavat eläinkokeet jäniksillä. En tässä artikkelissa tarkastele näitä eläinkokeita sen kummemmin, mutta totean niiden olleen menestyksekkäitä, ja niiden pohjalta päätettiin ryhtyä pikkulapsille tehtäviin kliinisiin tutkimuksiin.
Kliininen tutkimus käsitti 125 lasta, iältään vastasyntyneistä 14-vuotiaisiin. Kaikilla lapsilla oli synnynnäinen vesimunuainen ja sen seurauksena useimmille oli kehittynyt pyelonefriitti. Perushoitokuvio oli kaikilla samanlainen. Se sisälsi Anderson-Hynesin operaation, jossa pyeloureteraalinen osa munuaisista leikattiin pois. Sen sijaan operaationjälkeiset toimenpiteet suoritettiin eri tavalla. 50 lasta muodosti kontrolliryhmän, jossa infektioita pyrittiin hoitamaan perinteisellä antibakteerisella terapialla. Toinen 75 potilaan ryhmä sai antibiootteja diadynamoforeesin yhteydessä ja munuaisallas sekä virtsanjohtimet puhdistettiin tiputtamalla otsonoitua fysiologista suolaliuosta (6-8 mg/l).
Potilaiden yleisimmät bakteerit olivat Enterococcusta, mutta myös E. Colia ja eri Stafylokokkeja esiintyi runsaasti. Nämä mikrobit olivat käytännössä resistenttejä penisilliiniryhmälle ja melko resistenttejä gentamisiinille ja cephalosporiinille. Täten eristetty mikrofloora osoitti huomattavaa vastustuskykyä antibiooteille. Lasten pyelonefriitti taas vaihteli iän mukaan. Lähes jokaisella (96 %) yli kymmenvuotiaalla lapsella oli sekundaarinen pyelonefriitti, kun alle puolivuotiailla se oli vain vajaalla viidenneksellä. Ensimmäisen asteen vesimunuaisessa pyelonefriitti oli 44 %:lla, toisen asteen vesimunuaisessa 54 %:lla ja kolmannen asteen vesimunuaisessa 100 %:lla potilaista. Kaikkiaan pyelonefriitti oli 53 %:lla tutkimusryhmän potilaista.
Diadynamoforeesissa toinen elektrodi oli pitkä lankamainen, joka asennettiin munuaisaltaaseen ja virtsanjohtimiin putken avulla kehon ulkopuolelta (nefrestomia). Toinen elektrodi asennettiin iholle munuaisen taakse. Otsonoitua suolaoliosta johdettiin pieneen huuhtelijaan, joka oli asennettu sekä munuaisaltaaseen että virtsanjohtimeen. Infuusio suoritettiin infuusiolaitteen avulla ja infuusio kesti 30 minuuttia. Liuoksen infuusionopeus oli lapsen iästä riippuen 5-40 ml/h. Diadynamoforeesi ja otsoni-infuusiot aloitettiin ensimmäisenä operaation jälkeisenä päivänä, ja niitä annettiin päivittäin 5-6 päivän ajan. Hoidon lopettamisen kriteeri oli merkittävä bakteerien ja valkosolujen väheneminen virtsassa.
Tulokset olivat lupaavia. Tutkimusryhmässä leukosytoosi eli veren valkosolujen runsaus väheni jo toisena päivänä, kun kontrolliryhmässä se tapahtui vasta kymmenentenä hoitopäivänä. Tutkimusryhmässä leukosyyttien toksisuusindeksi putosi merkittävästi viidentenä hoitopäivänä kontrolliryhmään verrattuna.
Kaikkein merkittävin muutos oli mikrobitoiminnan väheneminen munuaisaltaissa ja virtsanjohtimissa, kun niihin infusoitiin otsonoitua fysiologista suolaliuosta. Aluksi bakteereita oli jopa 100 miljoonaa millilitraa kohden. Tämä arvo romahti tuhansista satoihin tuhansiin jo ensimmäisen infuusion jälkeen, joskin ennen toista infuusiota muutamilla potilailla se oli palannut lähes ennalleen. Seuraavien infuusioiden aikana bakteerimäärät putosivat aina välittömästi infuusioiden jälkeen, ja niiden palautuminen oli koko ajan vähäisempää. Useimmissa tapauksissa virtsa oli steriiliä jo neljäntenä tai viidentenä hoitopäivänä. Tarkemmat tulokset on esitetty kaaviossa 1.
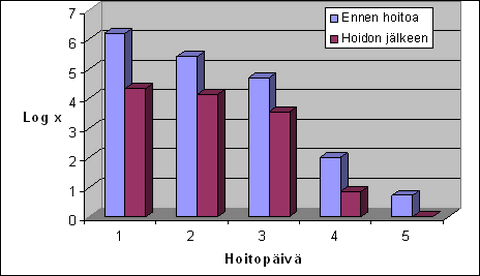 Kaavio 1. Mikrobikontaminaation muuttuminen tutkimusryhmässä olleiden lasten virtsassa, kun munuaisallasta ja virtsanjohtimia hoidettiin otsonoidulla fysiologisella suolaliuoksella. Huomaa logaritminen asteikko. Yhden yksikön putoaminen merkitsee mikrobikontaminaation putoamista kymmenesosaan alkuperäisestä (Yousef ym. 2007).
Kaavio 1. Mikrobikontaminaation muuttuminen tutkimusryhmässä olleiden lasten virtsassa, kun munuaisallasta ja virtsanjohtimia hoidettiin otsonoidulla fysiologisella suolaliuoksella. Huomaa logaritminen asteikko. Yhden yksikön putoaminen merkitsee mikrobikontaminaation putoamista kymmenesosaan alkuperäisestä (Yousef ym. 2007).
Vanhemmilla lapsilla virtsan puhdistuminen oli selvästi nuorempia hitaampaa. Tämä saattaa johtua mikrobien tehokkaammasta vastustuskyvystä. Niinpä näillä lapsilla ensimmäisenä päivänä bakteerien määrä virtsassa ei merkittävästi muuttunut, mutta toisen hoidon jälkeen sekin lähti putoamaan. Näillä lapsilla tehokas bakteerimäärän romahdus tapahtui neljännen tai viidennen hoitokerran jälkeen. Kokonaisuudessaan otsoni-infuusio on hyvin tehokas ja erittäin käyttökelpoinen hoitokeino. Tämä tekniikka ei vaadi suuria tilavuuksia antiseptisiä aineita eikä kiinteitä laiteasennuksia, ja siksi se sopii hyvin erityisesti lapsille, joiden munuaisaltaan ja virtsanjohtimien tilavuudet ovat pieniä.
Hoitomuodossa onnistuttiin estämään infektion leviäminen munuaisen kuorikerrokseen. Samoin estettiin tulehdusvuotojen leviäminen kudoksessa ja tulehdusprosessi onnistuttiin pysäyttämään. Tämän seurauksena munuaiskudos saattoi palautua täydellisesti. Tutkimusryhmässä kaikille lapsille suoritettiin onnistunut munuaisen säästävä operaatio. Sen sijaan kontrolliryhmässä täytyi suorittaa munuaisenpoistoleikkaus kolmelle potilaalle.
Tutkijat toteavatkin, että tämä yhdistelmähoito mahdollistaa merkittävästi paremmat hoitotulokset. Sen avulla voidaan välttää lasten elimenpoisto-operaatiot niillä lapsilla, jotka sairastavat synnynnäistä vesimunuaista ja sen aiheuttamaa pyelonefriittiä. Valitettavasti hoitomuotoa ei vielä ole saatavilla Suomessa. Kyllä täälläkin otsoni-infuusioita jo annetaan, mutta ainoastaan suoneen, eikä tiettävästi kukaan ole täällä hoitanut virtsatiehyitä otsoni-infuusioilla. On myös epätodennäköistä, että yksityisklinikoilla toimivat lääkärit ja hoitajat edes ryhtyisivät tällaisiin lapsille tehtäviin toimenpiteisiin ennen kuin hoitomuodoilla on virallinen hyväksyntä. Ainoa toivo onkin, että hoitomuoto saa mainetta ja lisää tutkimuksia alkaa ilmestyä. Vasta se saattaa innostaa myös suomalaistutkijat ja viranomaiset ottamaan hoitomuotoa vakavasti. Sitä ennen täälläkin joudutaan turvautumaan muihin menetelmiin kyseisten oireiden hoidossa.
Viite
Yousef, Maher; Vyacheslav Davidenko; Syed Hasan & Mahmoud Yousef, Application of Intratissue Diadynamophoresis of Antibiotics and Ozonized Saline Solution in Multimodality Treatment of Congenital Hydronephrosis in Children. Journal of Applied Research in Clinical and Experimental Therapeutics 7(2): 167-180, 2007. Full text PDF







